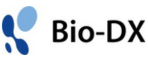■研究に関するお問い合わせ先
広島大学病院 顎・口腔外科
小泉浩一
E-mail:kkoizumi@hiroshima-u.ac.jp
■報道に関するお問い合わせ先
広島大学 広報室
TEL:082-424-4383
E-mail : koho*office.hiroshima-u.ac.jp
本研究成果のポイント
口腔癌の治療後、再発のリスクが中程度である患者に対して、追加の治療をした場合、再発の可能性が減り長く生きられる傾向がみられました。
概要
広島大学病院の小泉浩一講師を中心とする研究チームは、一度口腔癌の治療を行い、再発のリスクが中程度である患者に対し、追加の治療を行うことについて検討を行いました。その結果、再発の重要な危険因子を特定し、追加の治療を行うことで再発率の低下と生存期間を延長できることがわかりました。
本研究は、学術誌「Head & Neck(Q1)」に掲載されました。
<発表論文>
掲載誌:Head & Neck(Q1)
論文タイトル:Postoperative Adjuvant Therapy in Resectable Advanced
Oral Squamous Cell Carcinoma With Intermediate Risk Factors
著者名:Koichi Koizumi、 Fumitaka Obayashi、 Mirai Higaki、 Kota Morishita、 Atsuko Hamada、 Sachiko Yamasaki、 Nanako Ito、 Souichi Yanamoto
DOI: https://doi.org/10.1002/hed.70106
掲載日時:2025 年 11 月 27 日

背景
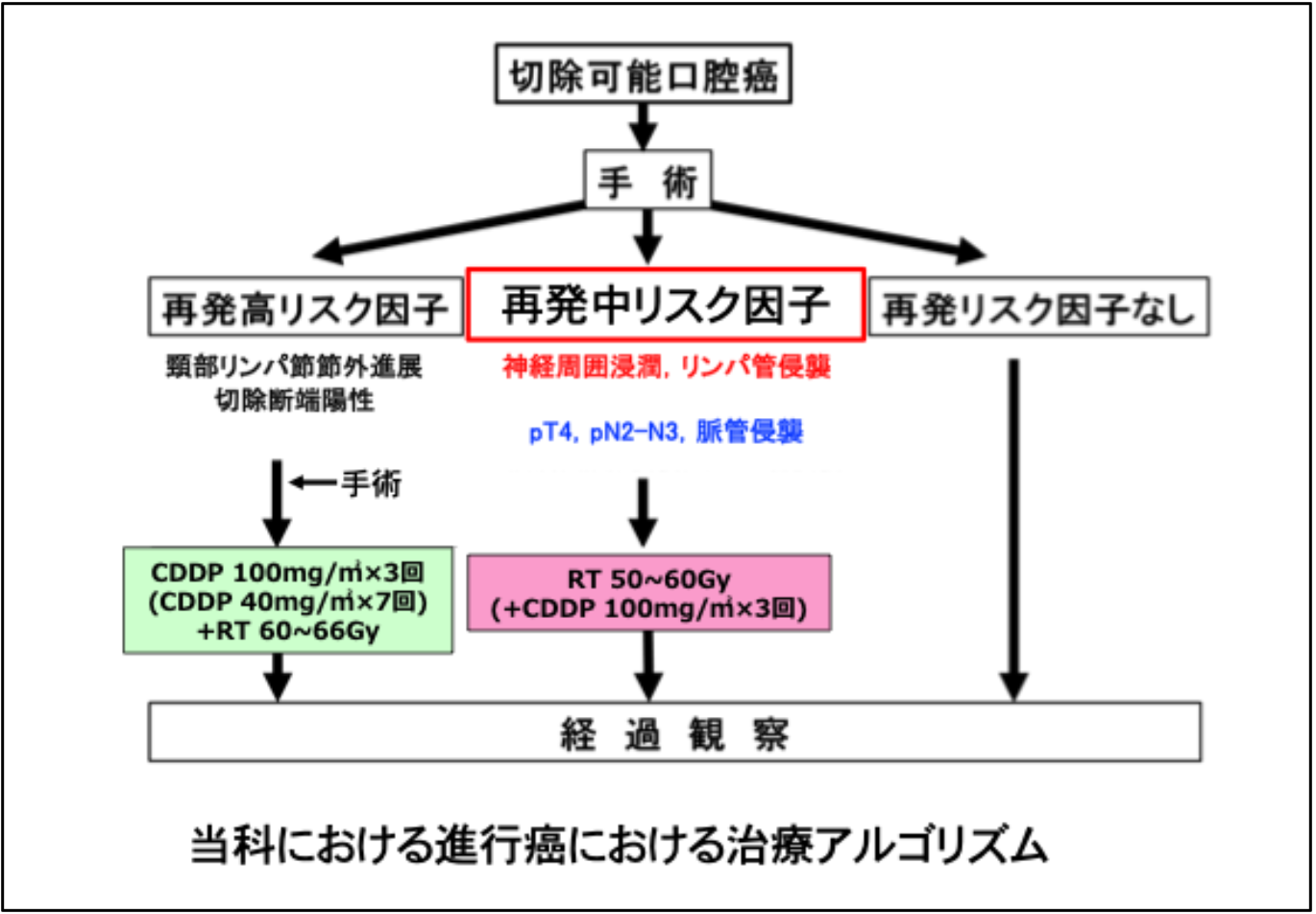
口腔癌における術後補助療法(手術後に行う追加治療)の方針は、一般的に切り取った組織の検査により決定されます。この検査により再発のリスクが高いと判断された患者には、追加での切除や化学放射線療法を行うといった方針がとられます。しかしながら、再発のリスクが中等度(手術断端近接、pT3-T4 分類、pN2-N3 リンパ節転移状態、神経周囲浸潤、血管浸潤、リンパ管浸潤、浸潤様式など)である患者に対して、術後補助療法がどの程度有効かについては不明であり、標準化された治療ガイドラインや専門家の合意は確立されていません。
研究成果の内容
1.方法
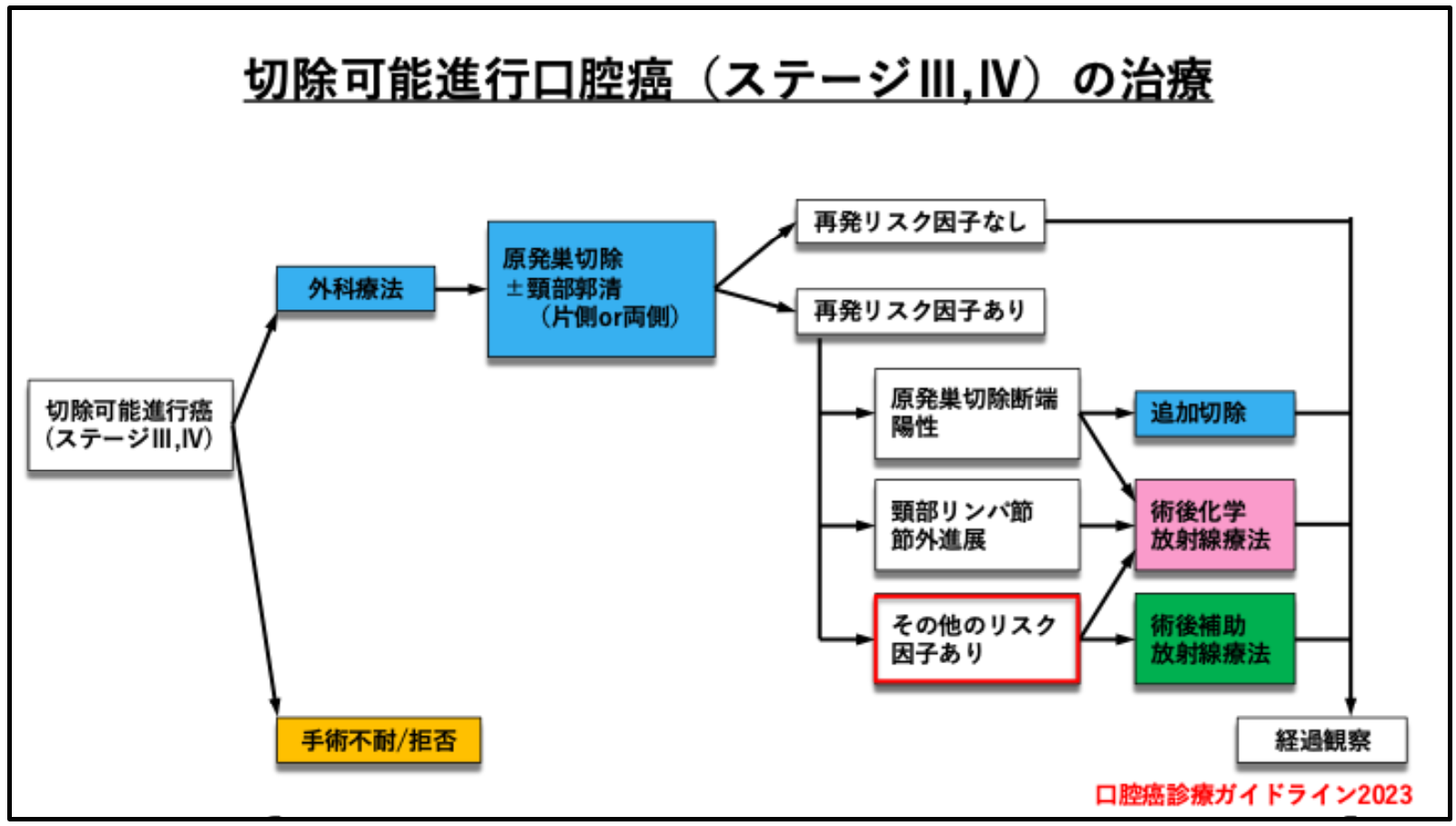
本臨床研究は、2010 年1 月から2023年12 月までに広島大学病院 顎・口腔外科を受診し、一次治療として外科療法を行った進行口腔扁平上皮癌130 例を対象としました(表1)。術後再発の危険因子は、頸部リンパ節の節外浸潤、切除断端陽性といった再発高リスク因子に加え、切除断端近接、病理学的T 分類(pT3 またはpT4)、病理学的N分類(pN2 またはpN3)、レベルIV またはV 領域のリンパ節転移、神経周囲浸潤、血管浸潤、およびリンパ管浸潤といった再発中等度リスク因子としました。これらの危険因子の存在と、術後補助療法の実施、再発または転移の発生、および患者の予後(無病生存期間:DFS)との関連について解析しました。
2.結果
(1)再発リスク因子別の術後治療と再発・転移について
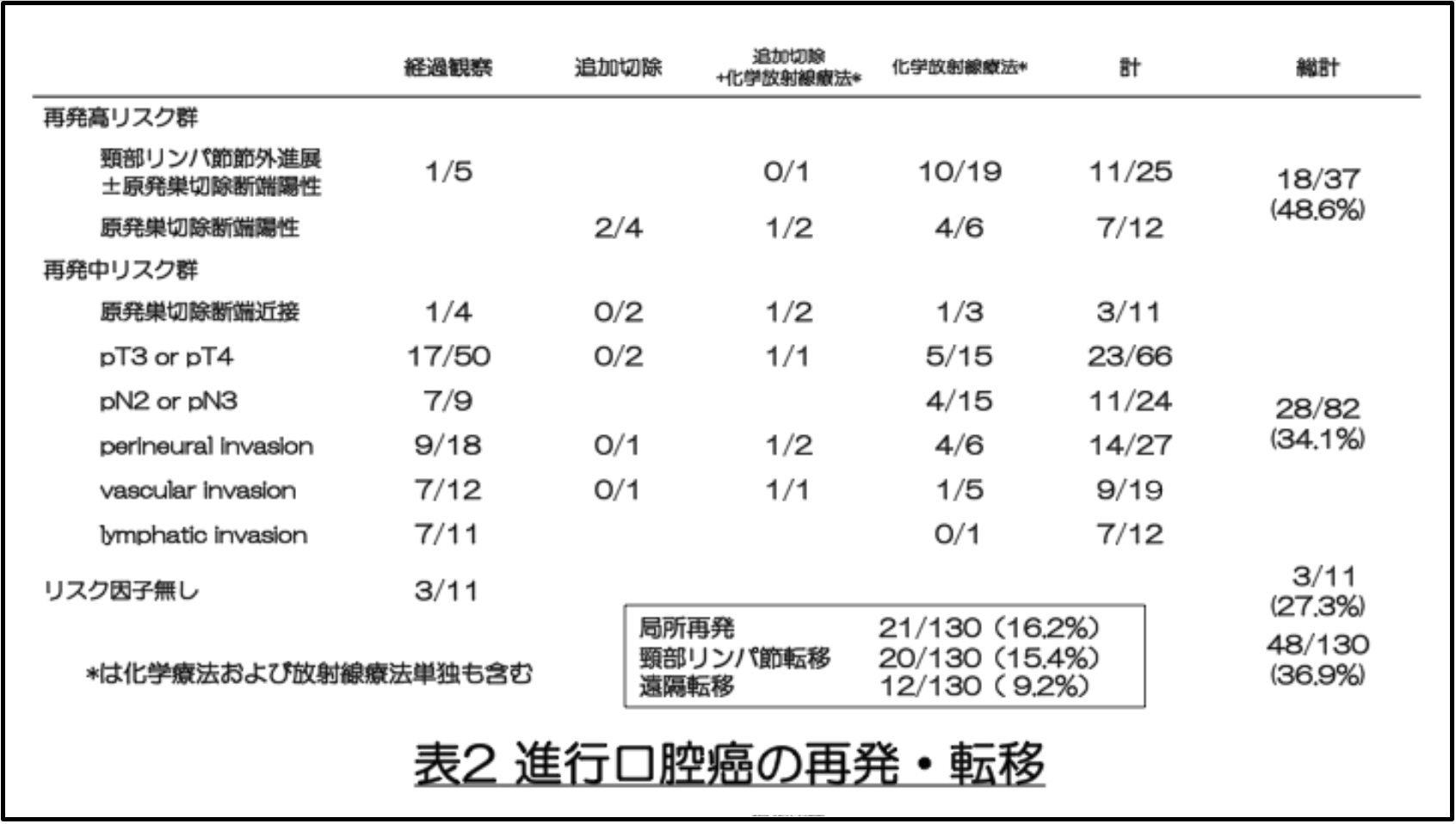
局所再発、頸部リンパ節転移、遠隔転移の発生率はそれぞれ16.2%、15.4%、9.2%で、全体の再発・転移は36.9%でした。再発の危険因子別に解析すると、再発高リスク群48.6%、再発中等度リスク群34.1%、これらの病理学的危険因子をいずれも有さない低リスク群27.3%でした(表2)。
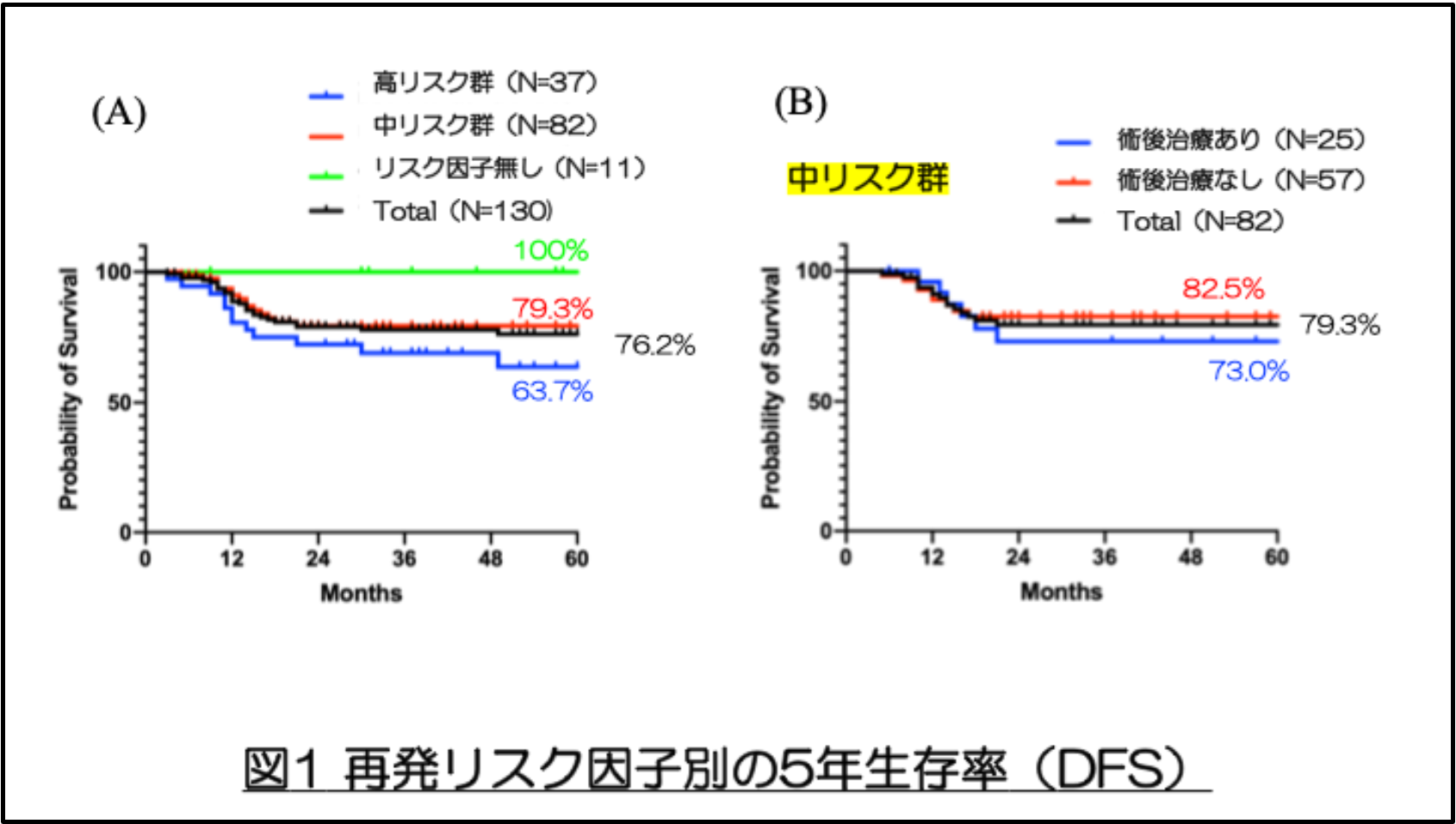
(2)再発リスク因子別の5 年生存率(DFS)
再発リスク因子とDFS の関連を解析した結果、高リスク群、中等度リスク群、低リスク群の5 年DFS はそれぞれ63.7%、79.3%、100%であり、全体の平均は76.2%でした(図1A)。中リスク群において術後療法を受けた患者と受けなかった患者の間でDFS に有意差は認められなかった(図1B)。
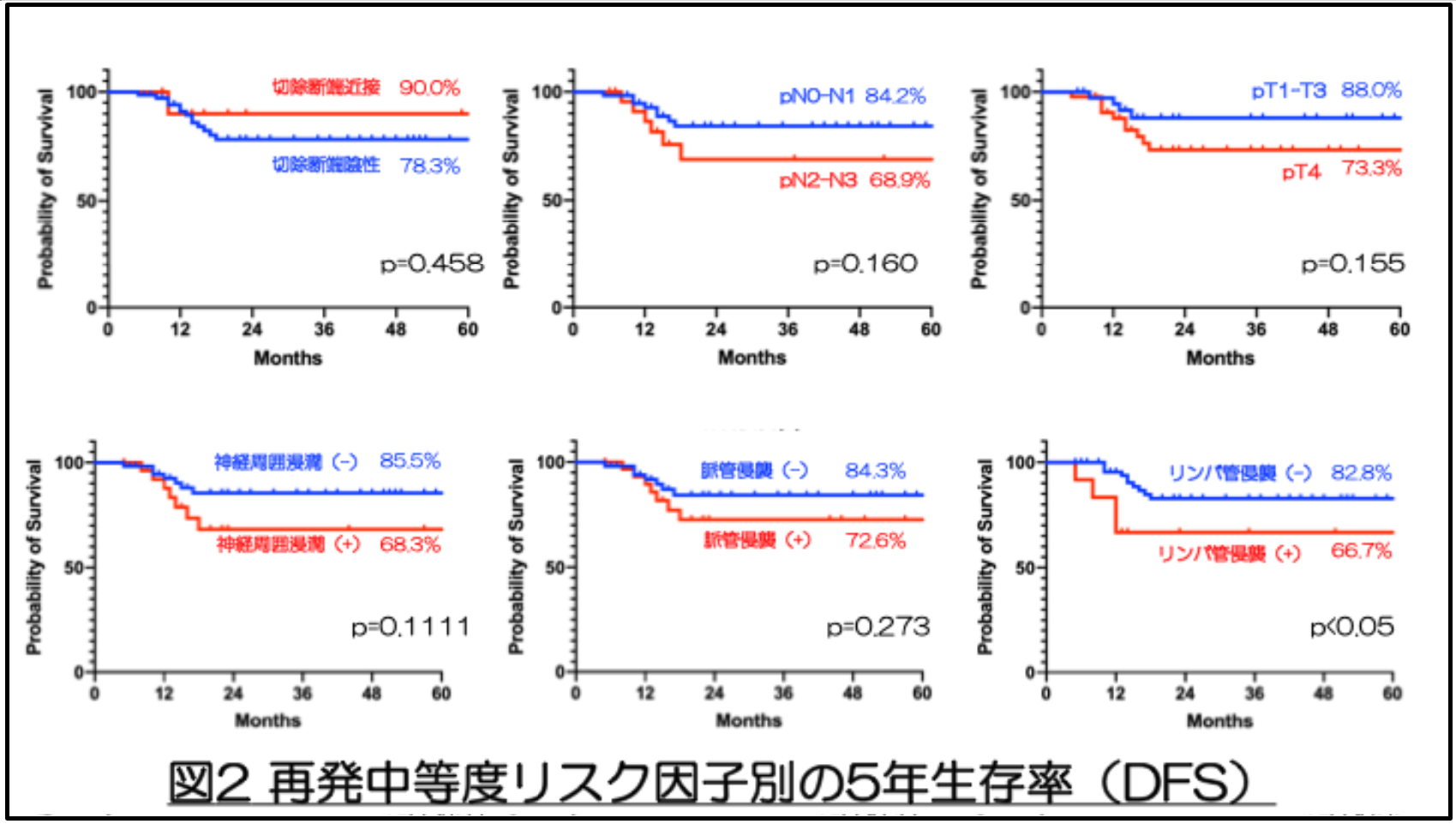
(3)再発中等度リスク因子別の5 年生存率(DFS)
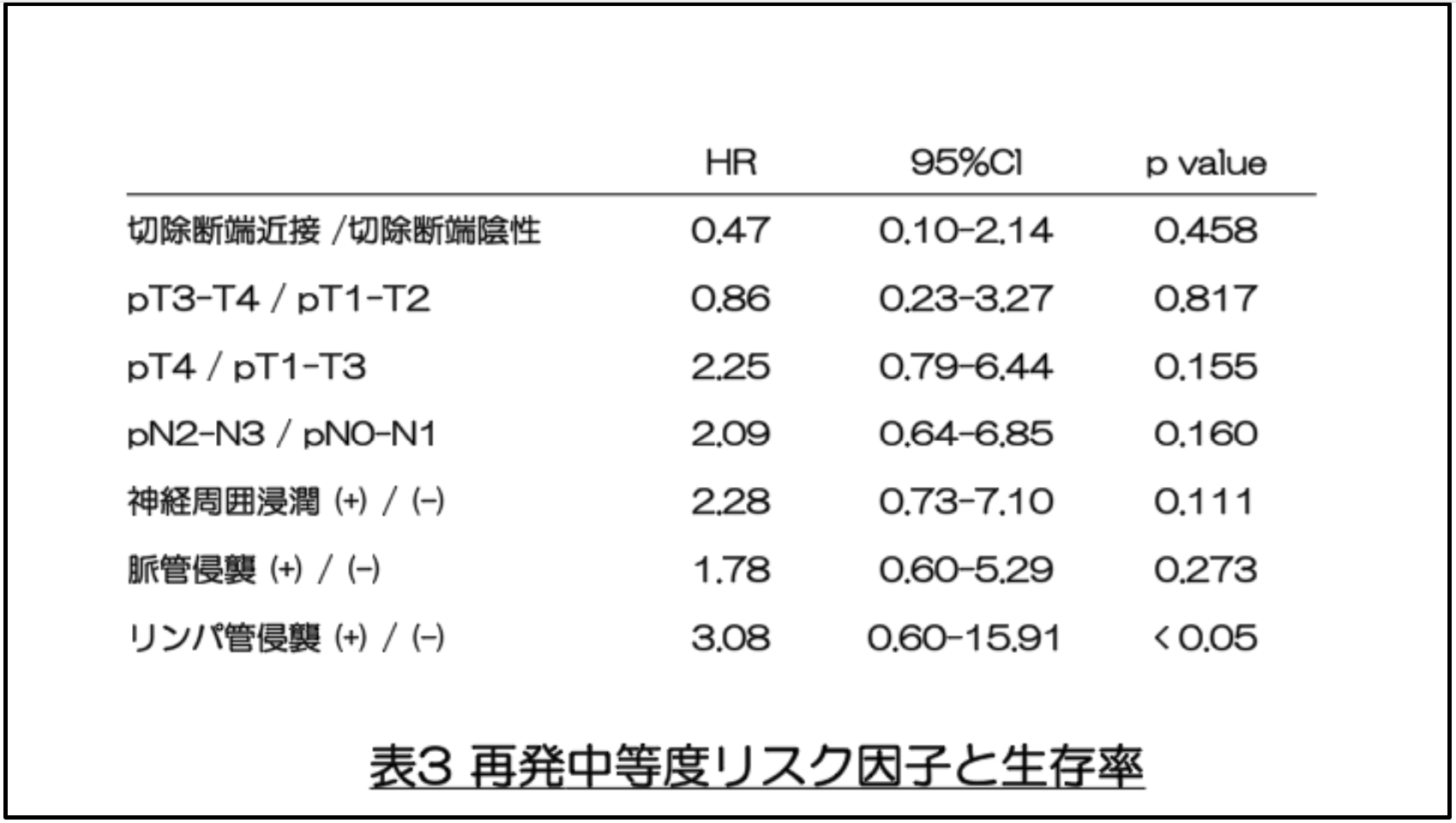
個々の中等度リスク因子別にDFS を比較したところ、リンパ管侵襲を認める患者は有意に生存率が低かった(66.7% vs. 82.8%、p < 0.05)。Cox 比例ハザードモデルを用いた多変量解析でも、リンパ管侵襲の存在は独立した予後因子であることが示され(ハザード比(HR)=3.08、p=0.043)、その臨床的意義が確認された。またpT4、pN2-N3、神経周囲浸潤、脈管侵襲は統計的に有意差には達しなかったものの、いずれの症例においても生存率低下の傾向が認められた。(図2、表3)。
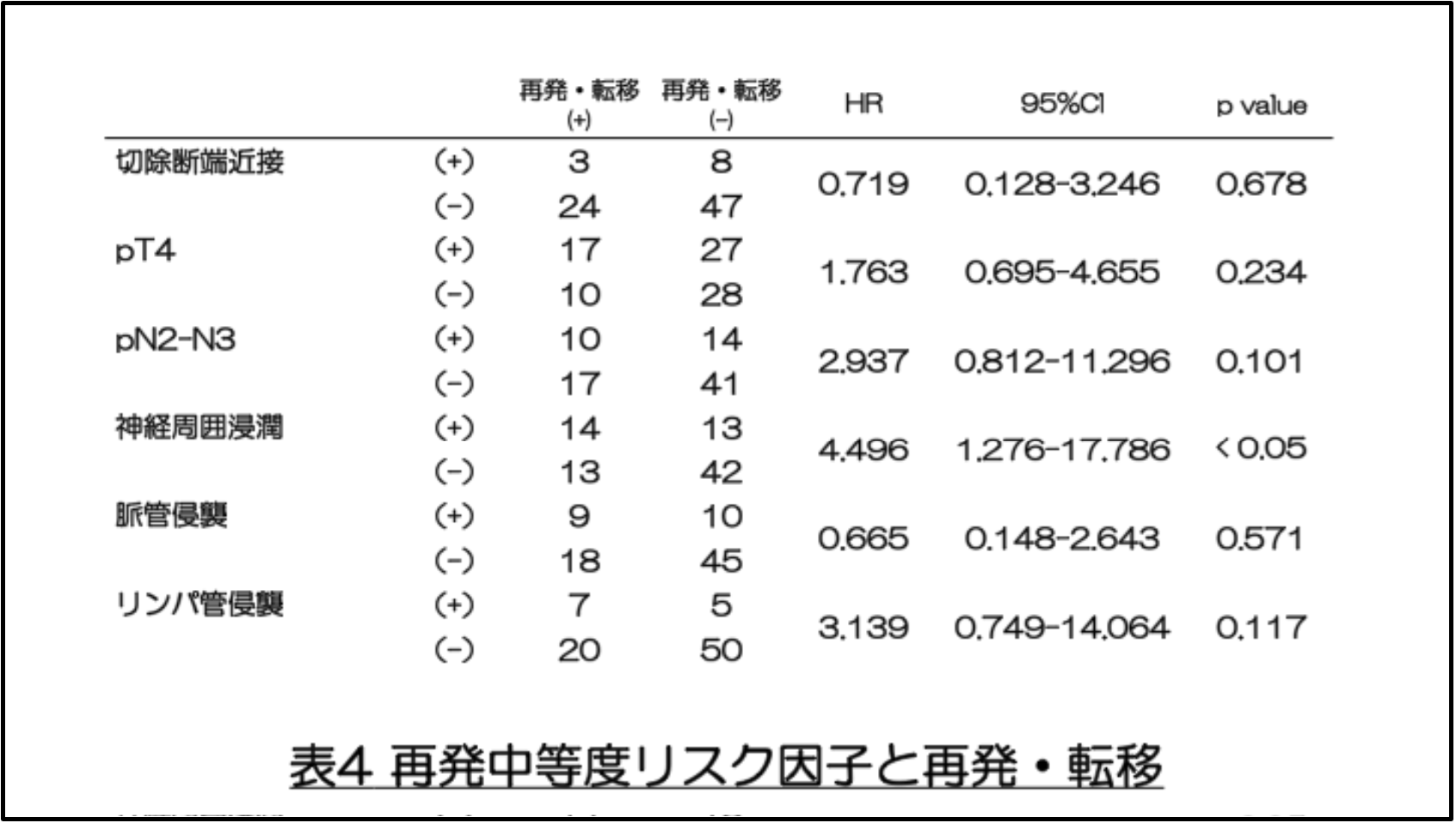
(4)再発中等度リスク因子と再発・転移
個々の中等度リスク因子別に再発および転移を比較したところ、神経周囲浸潤は有意に高く(51.9% vs. 23.6%、p<0.05)、ロジスティック回帰を用いた多変量解析でも、神経周囲浸潤の存在は独立した予後因子であることが確認されました(HR=4.496 、p=0.019)(表4)。2 つ以上の中等度リスク因子を有する患者では、神経周囲浸潤を伴う症例のみに有意差が認められました。
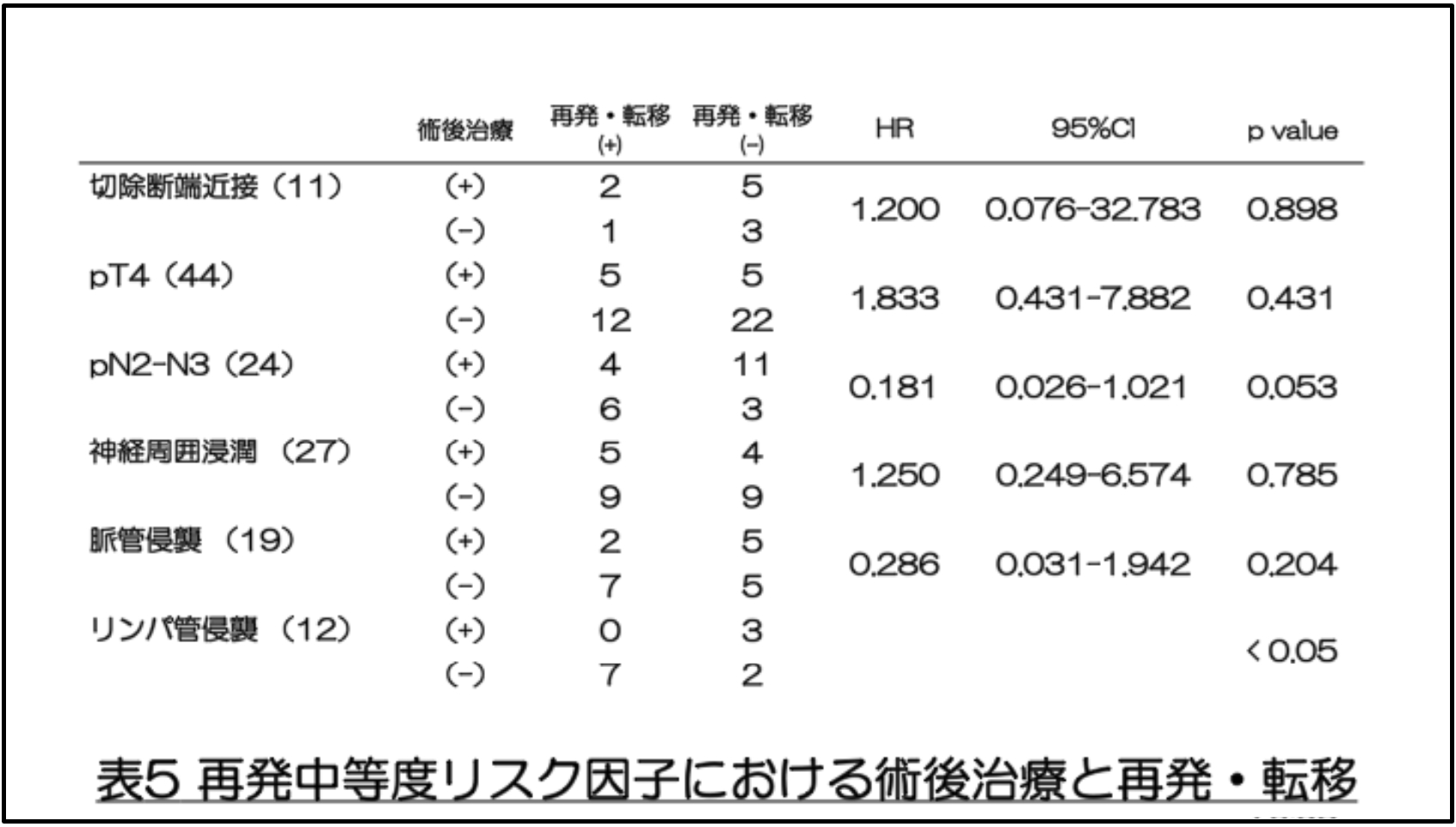
(5)再発中等度リスク因子における術後治療と再発・転移
中等度リスク因子を有する患者における術後補助療法と再発・転移との関係を評価するため、ロジスティック回帰分析を用いて解析した結果、リンパ管浸潤を有する症例においてのみ有意な関連を示しました(p=0.009)。これは、これらの患者に対する術後補助療法の潜在的な有益性を示唆していると考えます。その他の中等度リスク因子については、術後補助療法の有無による再発および転移に有意差は認められませんでした(表5)。
今後の展開
再発中等度リスク因子を有する進行口腔癌に対する術後補助療法は、高リスク症例に対する術後化学放射線療法と比較してエビデンスが十分に確立されておらず、治療選択にばらつきが生じているのが現状です。今後は、中等度リスク症例を一括りにするのではなく、個々のリスク因子の種類や重複数、さらには患者背景を考慮した層別化治療戦略の構築が重要となると考えます。
従来の病理学的因子(pT、pN、神経周囲浸潤、脈管侵襲、切除断端距離など)に加え、腫瘍浸潤リンパ球やPD-L1 発現といった免疫学的指標、さらには腫瘍浸潤様式などの組織学的指標を統合した再発リスク評価モデルの導入が、術後補助療法の適応および治療強度の最適化に寄与すると考えられます。
また近年、免疫チェックポイント阻害薬を用いた周術期治療の有効性が頭頸部癌領域において報告されつつあり、今後は中等度リスク症例における新たな術後補助療法として、放射線療法との併用あるいは化学療法に代わる治療選択肢となる可能性があります。一方で、再発リスクが比較的低い症例に対しては、過剰治療を回避する観点から治療強度を軽減するde-escalation戦略の検討も重要な課題と考えます。
これらの治療戦略を確立するためには、後ろ向き研究のみならず、多施設共同による前向き試験やランダム化比較試験の実施が不可欠です。特に口腔癌に特化したデータの集積により、頭頸部癌全体の枠組みから独立した、より精緻な術後補助療法指針の構築が期待されます。
以上より、再発中等度リスク因子を有する進行口腔癌における術後補助療法は、病理学的所見に分子・免疫学的評価を加えた個別化治療へと発展していくことが予想され、治療成績の向上とQOLの両立を目指した今後の研究が求められると考えております。
参考資料

 Home
Home